Пароксизмальная, персистирующая и постоянная формы фибрилляции предсердий и их лечение. Фибрилляция предсердий: симптомы, причины, профилактика и лечение Фибрилляция предсердий причины лечение
Сердце имеет четыре камеры, две из которых - левое и правое предсердие кубовидной формы, куда поступает кровь из вен большого круга кровообращения и эвакуируется в желудочки, а оттуда - в артерии. Здоровое сердце сокращается ритмически (сжимается и разжимается) без остановок и перерывов. Если возникают хаотичные электрические импульсы, частотой 350–700/минуту, такое состояние называется фибрилляция предсердий (мерцательная аритмия, ФП) - одна из самых распространенных форм аритмий.
Предсердия и желудочки начинают сокращаться в разном ритме, что вызывает серьезное нарушение сердечной деятельности. Заболеваемость ФП в последние годы увеличивается, что обусловлено старением населения планеты.
Страдает патологией 1–2 % от населения Земли, в европейских странах зарегистрировано 4,5 миллиона больных, перенесших хотя бы однажды фибрилляцию и . В группе риска находятся лица старше 40 лет, особенно мужчины старше 60 лет. 8 % ФП приходится на людей старше 80 лет.
Причины
ФП развивается на фоне органических сердечно-сосудистых поражений. Наиболее распространенные причины фибрилляции предсердий:
- , II–IV класс - нарушение работы миокарда (сердечная мышца) в стадии декомпенсации;
- клапанные пороки - приобретенные пороки, связанные с нарушением функции клапанов сердца (чаще митрального), в случае поражения клапанов возникает клапанная фибрилляция предсердий;
- врожденные пороки (ВПС) - аномалии, при которых нарушен кровоток в сердце и/или в обоих кругах кровообращения (малом и большом);
- - функциональные изменения в миокарде без патологий клапанов, коронарных артерий, без гипертонии;
- ИБС - , одна из самых частых причин ФП (20 %);
- воспалительные процессы ( - воспаление сердечной мышцы, - воспаление наружной оболочки сердца, перикарда);
- рак сердца или сосудов ( - крайне агрессивная злокачественная опухоль);
Есть неблагоприятные факторы, способствующие развитию фибрилляции предсердий неклапанного происхождения, то есть не связанные с кардиопатологией. Это , гипертиреоидизм (гиперфункция щитовидной железы), отягощенный анамнез.
Важную роль в развитии ФП играет наследственная предрасположенность. В ходе научных исследований выяснилось, что 30 % больных с ФП имеют ближайших родственников с таким же заболеванием.
Регулярное употребление алкоголя даже в количестве 10 граммов увеличивает риск развития неклапанной фибрилляции предсердий. Чрезмерное увлечение спиртными напитками может привести к таким же последствиям (синдром праздничного сердца). Увеличивают риск сердечно-сосудистые операции, поражение электротоком, .
Существует множество предположений относительно патогенеза фибрилляции предсердий. Наиболее вероятные гипотезы две (возможно их сочетание):
- Теория очаговых механизмов - возникают множественные импульсные очаги, по мере прогрессирования распространяющиеся на все предсердие.
- Теория множественных мелких волн - возникают множественные мелкие независимые хаотичные волны.
После развития ФП в предсердиях продолжаются изменения. Укорачивается период рефрактерности (период после появления волны возбуждения на мембране, характеризующийся первоначальным снижением возбудимости мембраны с последующим восстановлением). Сократительная функция предсердий уменьшается, обмен энергии в миофибриллах уменьшается (органеллы, обеспечивающие сокращение мышц), кровоток в предсердиях замедляется, что приводит к тромбообразованию.
Классификация
Классификация ФП следующая.
По форме:
- Впервые выявленная - первый эпизод (фибрилляции предсердий).
- Пароксизмальная форма фибрилляции предсердий - приступ продолжается до двух суток, но не более семи, синусовый ритм (норма) восстанавливается спонтанно.
- Персистирующая форма фибрилляции предсердий - продолжительность приступа более недели.
- Длительно персистирующая - продолжительность приступа год и более, необходимо восстановление синусового ритма.
- Постоянная форма фибрилляции предсердий - длительно продолжающаяся фибрилляция, при которой дефибрилляция (кардиоверсия) либо не проводилась, либо не дала должного эффекта.
По классу EHRA, в зависимости от клинических проявлений:
- I - бессимптомное течение, терапия высокоэффективна.
- II - незначительные симптомы, отсутствуют нарушения обычной жизнедеятельности.
- III - выраженная клиническая картина, нарушение повседневной жизнедеятельности.
- IV - тяжелая симптоматика, приводящая к инвалидности, повседневная жизнедеятельность невозможна.
В зависимости от ЧСС (частота сердечных сокращений):
- Нормосистолическая форма - 60–70/минуту.
- Тахисистолическая форма - более 90/минуту.
- Брадисистолическая - менее 60/минуту.
В 25 % случаях персистирующей фибрилляцией предсердий страдают люди в молодом возрасте при здоровом сердце, в 30–45 % случаях - пароксизмальной ФП.
Симптомы
Клинические проявления зависят во многом от формы фибрилляции. При пароксизмальной форме больной может ничего не чувствовать. Наиболее частые жалобы:
- (учащенный пульс);
- неприятные ощущения в области средостения.
При сердечной недостаточности предъявляются жалобы на головокружение, снижение физической активности, слабость, затрудненное дыхание, особенно при нагрузках, учащенное мочеиспускание, предобморочное состояние, потеря сознания.
У некоторых пациентов на фоне бессимптомного течения болезни случается инсульт - одновременно и осложнение, и первый признак ФП.
Один из характерных признаков фибрилляции предсердий - дефицит пульса (высокая ЧСС на верхушке сердца и редкий пульс на запястье). Обусловлено состояние тем, что левый желудочек делает слабый выброс крови. Это же становится причиной неритмичного пульса, поскольку слабый выброс не может создать достаточную венозную волну на периферии.
Количество сердечных сокращений зависит от электрофизиологии предсердно-желудочкового узла (сплетение проводящих миоцитов, узел находится в правом предсердии), изменений в обоих отделах нервной системы (симпатической и парасимпатической), терапевтического эффекта медикаментов.

Диагностика
Кардиолог выясняет, что беспокоит пациента, когда приступ возник впервые, сколько длился, проводилось ли лечение, принимаются ли препараты, какие и насколько эффективно действуют.
Врач измеряет артериальное давление, которое зачастую повышено у больного, определяет ЧСС, при осмотре выявляет дефицит пульса, прослушивает тоны сердца (при ФП приглушены). Прослушиваются тоны стетоскопом, в нормальном сердечном цикле 4 тона. Ухом можно услышать первый тон - низкий, долгий, обусловлен закрытием клапанов (двухстворчатого и трехстворчатого) - и второй тон - высокий, короткий, обусловлен закрытием аортальных клапанов и клапанов легочной артерии. Между тонами - фаза сокращения обоих желудочков.
Жалобы при ФП могут отсутствовать либо симптоматика может быть неярко выражена или сходна с другими кардиопатологиями. Диагноз фибрилляция предсердий ставится на основании исследований.
УЗИ и допплерография - оцениваются структура сердца, размеры и форма предсердий, отклонения в работе органа, кровоснабжение, выявляются аномалии развития органа, тромбы, органические нарушения, постинфарктные рубцы (некоторые больные даже не знают, что «на ногах» перенесли ). В отличие от рентгена, сонография безопасна, не дает лучевую нагрузку на организм. Возможность быстрого получения результата эхокардиографии крайне важна, особенно в экстренных случаях, когда нужно быстро принять решение о медицинской помощи.
ЭКГ - регистрируются электрические явления в сердце, создающие вокруг электромагнитное поле, наблюдается картина изменений электрических потенциалов. К ЭКГ-признакам ФП относят:
- отсутствие на всех отведениях зубца Р;
- фиксируются хаотичные волны f (фибрилляции) разной амплитуды;
- нерегулярность желудочкового ритма (интервалы между R - R разной продолжительности);
- нерегулярность QRS (желудочковые комплексы) или нормальные QRS без деформации.
Используются разные методы для оценки механической активности сердца:
- Кинетокардиография - оцениваются фазы цикла, регистрируются вибрации низкой частоты.
- Электрокимография - на осциллографе (рентген-аппарат) фиксируется движение контура тени сердца.
- Баллистокардиография - запись графики смещений тела, зависящих от деятельности сердца. Колебания тела обусловлены продвижением крови из желудочков в артерии и кровотоком в крупных сосудах.
- Динамокардиография - специальным устройством, прикрепленным к телу пациента, регистрируется смещение центра тяжести грудины, обусловленного кровотоком из сердца по сосудам. Динамокардиограмма показывает фазы цикла: систола (сокращение сердечной мышцы, изгнание крови в кровяное русло), диастола (расслабление мышцы, кровенаполнение сердца).
- Фонокардиография - регистрация тонов в виде кривых, позволяющая выявить клапанные поражения.
Суточное (холтеровское) мониторирование - к телу пациента подключаются электроды, соединенные с портативным регистратором (рекордер), который пациент носит в кармане, на поясе или на ремне целые сутки. При необходимости мониторирование продолжается от двух до семи суток. Все это время ведется запись электрокардиограммы по нескольким каналам (2–12).
В некоторых случаях выполняется чреспищеводная ЭхоКГ с целью получения более детальной картины отклонений в сердечной деятельности. Это информативная диагностика, поскольку пищевод плотно прилегает к сердцу, что дает возможность получить более четкие изображения структур органа.
Применяется чреспищеводная ЭхоКГ в таких случаях:
- невозможность сделать обычную эхокардиограмму (болезни легких, деформация грудины, ожирение);
- патология клапанов - как естественных, так и протезированных;
При отсутствии эффекта от дефибрилляции при первом приступе ФП, внезапном рецидиве делают анализ на гормоны щитовидной железы.
Лечение
В лечении фибрилляции предсердий существует две тактики:
- Контроль ритма - восстановление синусового ритма с помощью дефибрилляции с дальнейшей профилактикой рецидивов.
- Контроль ЧСС - перманентная форма сохраняется, но ЧСС контролируется с помощью лекарственных препаратов.
Синусовый ритм восстанавливают с помощью электрической (дефибрилляция) или фармакологической кардиоверсии. Для купирования пароксизма фибрилляции предсердий используют антиаритмические средства. ЧСС урежают бета-адреноблокаторами до 80–100/минуту. Если приступ длится долго (48 часов и более), перед плановой электрической кардиоверсией больному вводят антикоагулянты для предотвращения образования до процедуры и после в течение 3–4 недель (риск тромбообразования повышается при дефибрилляции).
Дефибрилляция эффективнее медикаментозной кардиоверсии, но болезненная, поэтому пациенту предварительно вводят седативный препарат или делают общую анестезию. Начинают двухфазный разряд со 100 Дж, увеличивая каждый последующий разряд на 50 Дж. Для однофазного разряда потребуется старт с 200 Дж с увеличением каждого последующего разряда на 100 Дж. Максимальный уровень - 400 Дж. Двухфазный разряд эффективнее и требует меньше времени и энергии.
Медикаментозная кардиоверсия проводится с помощью антиаритмических препаратов. Подбор медикаментов сложный, поскольку препараты имеют многочисленные побочные эффекты, а результат контроля ритма невысокий.
Хроническая форма ФП требует длительного приема антиаритмических препаратов, которые выделены в отдельные группы. К таким группам относятся:
- мембраностабилизаторы;
- блокаторы кальциевых каналов;
- препараты магния и калия;
- бета-адреномиметики и бета-адреноблокаторы;
- М-холиноблокаторы;
- гликозиды и другие.
Главная цель терапии - добиться частоты сокращений менее 110/минуту, в определенных случаях - менее 80/минуту и менее 110/минуту при незначительной физической нагрузке.
При резистентности (невосприимчивости) организма к фармакологическим средствам выполняется катетерная радиочастотная абляция (РЧА), которая в сравнении с антиаритмическими препаратами дает лучший эффект во многих случаях.

Современные технологии РЧА позволяют врачам создать трехмерное изображение предсердия или любой другой камеры и управлять катетером без рентгенконтроля, уменьшить время проведения манипуляции.
Заключается процедура в проколе крупного сосуда (бедренной артерии или вены, подключичной вены) и введении электродов с помощью интродьюсеров (специальные трубочки) в полость сердца. Операцию проводят хирург и ассистент (или несколько ассистентов).
Проводится РЧА атриовентрикулярного узла. С помощью радиочастотного тока вызывают поперечную блокаду, разрушая пучок Гиса или АВ-узел. После этого имплантируют ИВР (искусственный водитель ритма), который приводит сердечный ритм к нормальным характеристикам. Это помощь паллиативная, целью которой в улучшении качества жизни пациента.
Прогнозы
Фибрилляция предсердий опасна осложнениями:
- нарушение гемодинамики;
- образование тромбов;
- сердечная недостаточность возникает у больных с кардиопатологией;
- инсульт - 5 % в год, риск возникновения инсульта увеличивается с возрастом.
Прогноз зависит от наличия органических поражений сердца, приведших к ФП. Риск летального исхода с ФП увеличивается в 2 раза. Вероятность возникновения органической патологии сердечно-сосудистой системы на фоне ФП увеличивается в 2 раза.
Профилактика
Первичная профилактика заключается в своевременном лечении болезней - потенциальных причин ФП - и в устранении неблагоприятных факторов. Рекомендуется отказаться от вредных привычек, бороться с лишним весом, не есть жирную пищу, не пить крепкий кофе, спиртные напитки, контролировать артериальное давление.
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 06.12.2018
Фибрилляция предсердий (сокращенно ФП) – это наиболее распространенный вид аритмии среди всех нарушений ритма сердца.
Для правильной и эффективной работы сердца ритм задается синусовым узлом. Это участок, откуда в норме выходит сигнал сердцу сокращаться (то есть возникает импульс). При фибрилляции предсердий сокращения (не импульсы) хаотичны и исходят из разных участков предсердия. Частота этих сокращений может достигать нескольких сотен в минуту. В норме частота сокращений составляет от 70 до 85 ударов в минуту. Когда импульсы проходят на желудочки сердца – частота их сокращения также возрастает, что вызывает резкое ухудшение состояния.
Схема проведения импульсов

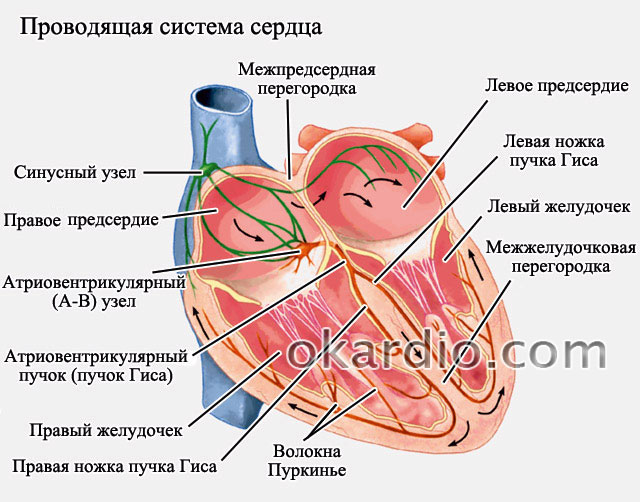
Когда частота сокращений сердца высокая (выше 85 ударов в минуту) – то говорят о тахисистолической форме фибрилляции предсердий. Если частота невысокая (ниже 65 – 70 ударов в минуту) то говорят о брадисистолической форме. В норме частота частота сердечных сокращений должна быть 70–85 ударов в минуту – в этой ситуации говорят о нормосистолической форме фибрилляции.
Мужчины болеют чаще, чем женщины. С возрастом риск развития ФП увеличивается. В 60 лет эту проблему обнаруживают у 0,5% всех людей, которые обращаются к врачу, а после 75-летнего возраста аритмию выявляют у каждого десятого человека.
Этой болезнью занимается врач-кардиолог, кардиохирург или аритмолог.
Согласно официальным данным, представленным в Рекомендациях Российских Кардиологов от 2012 года, фибрилляция предсердий и мерцательная аритмия – идентичные понятия.
Чем опасна фибрилляция?
Когда сокращения хаотичны, то кровь задерживается в предсердиях дольше. Это приводит к образованию тромбов.
Из сердца выходят крупные кровеносные сосуды, которые несут кровь к мозгу, легким и всем внутренним органам.
- Образовавшиеся тромбы в правом предсердии по крупному легочному стволу попадают в легкие и приводят к .
- Если тромбы образовались в левом предсердии, то с током крови через сосуды дуги аорты попадают в головной мозг. Это приводит к развитию инсульта.
- У пациентов с мерцанием предсердий риск развития мозгового инсульта (острого нарушения мозгового кровообращения) в 6 раз выше, чем без нарушений ритма.
 Образование тромба в левом предсердии приводит к инсульту
Образование тромба в левом предсердии приводит к инсульту
Причины патологии
Причины принято делить на две большие группы:
Сердечные.
Несердечные.
Редко, при генетической предрасположенности и аномалии развития проводящей системы сердца, эта патология может быть самостоятельным заболеванием. В 99% случае фибрилляция предсердий не является самостоятельной болезнью или симптомом, а возникает на фоне основной патологии.
1. Сердечные причины
В таблице показано, как часто у пациентов с ФП встречается сердечная патология:
Среди всех пороков, чаще мерцательную аритмию выявляют при митральных или многоклапанных пороках сердца. Митральный клапан – это клапан, который соединяет левое предсердие и левый желудочек. Многоклапанные пороки – это поражение нескольких клапанов: митрального и (или) аортального и (или) трикуспидального.
 Митральный порок сердца
Митральный порок сердца
Также причиной могут быть сочетания заболеваний. Например, пороки сердца могут сочетаться с ишемической болезнью сердца (коронарной болезнью, стенокардией) и артериальной гипертонией (повышенным артериальным давлением).
Состояние после кардиохирургических операций может вызывать фибрилляцию предсердий, т. к. после операции может происходить:
Изменение внутрисердечной гемодинамики (например, был плохой клапан – имплантировали хороший, который стал работать правильно).
Нарушение электролитного баланса (калий, магний, натрий, кальций). Электролитный баланс обеспечивает электрическую стабильность клеток сердца
Воспаление (из-за швов на сердце).
2. Несердечные причины
Употребление алкоголя может влиять на риск возникновения патологии фибрилляция предсердий. В исследовании, которые провели американские ученные в 2004 году, показано, что при увеличении дозы алкоголя более 36 грамм в сутки риск развития фибрилляции предсердий возрастает на 34%. Интересно и то, что дозы алкоголя ниже этой цифры не влияют на развития ФП.
Вегетососудистая дистония – это комплекс функциональных расстройств нервной системы. При этой болезни встречается часто пароксизмальная аритмия (описание видов аритмии – в следующем блоке).
Классификация и симптомы ФП
Существует много принципов классификаций ФП. Самая удобная и общепринятая – классификация, основанная на продолжительности фибрилляции предсердий.
* Пароксизмы – это приступы, которые могут возникать и купироваться спонтанно (то есть самостоятельно). Частота приступов индивидуальная.
Характерные симптомы
У всех видов фибрилляций симптомы схожи. Когда на фоне основного заболевания возникает фибрилляция предсердий, то чаще всего пациенты предъявляют следующие жалобы:
- Сердцебиение (частый ритм, но при брадисистолической форме частота сердечных сокращений, наоборот, низкая – меньше, чем 60 ударов в минуту).
- Перебои («замирание» сердца и далее следует ритм, который может быть частый или редкий). Частый ритм − более 80 ударов в минуту, редкий − менее 65 ударов в минуту).
- Одышка (учащенное и затрудненное дыхание).
- Головокружение.
- Слабость.
Если фибрилляция предсердий существует длительное время, то развиваются отеки на ногах, к вечеру.
Диагностика
Диагностика фибрилляции предсердий не вызывает сложностей. Диагноз устанавливают на основании ЭКГ. Для уточнения частоты приступов и сочетания с другими нарушениями ритма проводят специальное (мониторинг ЭКГ в течение суток).
 Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
 С помощью ЭКГ диагностируют фибрилляцию предсердий
С помощью ЭКГ диагностируют фибрилляцию предсердий
Лечение фибрилляции предсердий
Лечение направлено на устранение причины и (или) предотвращение осложнений. В части случаев удается восстановить синусовый ритм, то есть вылечить фибрилляцию, но также бывает, что ритм восстановить нельзя – в таком случае важно нормализовать и поддерживать работу сердца, предотвратить развитие осложнений.
Чтобы успешно лечить ФП нужно: устранить причину, вызвавшую нарушения ритма, знать размеры сердца и длительность мерцания.
При выборе того или иного метода лечения сначала определяют цель (зависит от конкретного состояния пациента). Это очень важно, так как от этого будут зависеть тактика и комплекс мероприятий.
Первоначально доктора назначают медикаментозное лечение, при неэффективности − электроимпульсную терапию.
Когда не помогает медикаментозная терапия, электроимпульсная, то доктора рекомендуют (специальное лечение с помощью радиоволн).
Медикаментозное лечение
Если ритм можно восстановить, то врачи приложат все усилия для этого.
Лекарства, которые используют для лечения ФП, представлены в таблице. Эти рекомендации являются общепринятыми для купирования нарушении ритма по типу мерцания предсердий.
Электроимпульсная терапия
Иногда лечение при помощи лекарств (внутривенных или таблеток) становится неэффективно, и ритм восстановить не удается. В такой ситуации проводят электроимпульсную терапию – это метод воздействия на сердечную мышцу разрядом электрического тока.
 Электроимпульсная терапия
Электроимпульсная терапия
Различают наружную и внутреннюю методики:
Наружная проводится через кожу и грудную клетку. Иногда этот метод называют кардиоверсией. Фибрилляция предсердий купируется в 90% случаев, если лечение начато своевременно. В кардиохирургических стационарах кардиоверсия очень эффективная и часто применяется при пароксизмальной аритмии.
Внутренняя. В полость сердца через крупные вены шеи или в области ключицы вводят тонюсенькую трубочку (катетер). По этой трубочке проводят электрод (похож на проводок). Процедура происходит в операционной, где под контролем рентгенографии, врач на мониторах может визуально оценить, как правильно сориентировать и установить электрод.
Далее при помощи специальной аппаратуры, изображенной на рисунке, наносят разряд и смотрят на экран. На экране врач может определить характер ритма (восстановился синусовый ритм или нет). Персистирующая форма фибрилляции предсердий – наиболее частый случай, когда врачи применяют эту методику.
Радиочастотная абляция
Когда все методики неэффективны, а фибрилляция предсердий значительно ухудшает жизнь больного, то рекомендуют устранение очага (который задает неправильный ритм сердцу) который ответственный за повышенную частоту сокращений – радиочастотную абляцию (РЧА) – лечение с помощью радиоволн.
 Радиочастотная абляция
Радиочастотная абляция
После устранения очага ритм может быть редким. Поэтому РЧА можно сочетать с имплантацией искусственного водителя ритма – кардиостимулятора (небольшого электрода в полость сердца). Ритм сердцу через электрод будет задавать кардиостимулятор, который устанавливают под кожу в область ключицы.
Насколько эффективен этот метод? Если РЧА провели пациенту с пароксизмальной формой ФП, то в течение года синусовый ритм удерживается у 64–86% (данные 2012 года). Если была персистирующая форма, то фибрилляция предсердий возвращается в половине случаев.
Почему не всегда удается восстановить синусовый ритм?
Основная причина, когда не получится восстановить синусовый ритм – размеры сердца и левого предсердия.
Если по УЗИ сердца установлен размер левого предсердия до 5,2 см, то в 95% восстановление синусового ритма возможно. Об этом сообщают аритмологи и кардиологи в своих публикациях.
Когда размер левого предсердия больше 6 см, то восстановление синусового ритма невозможно.
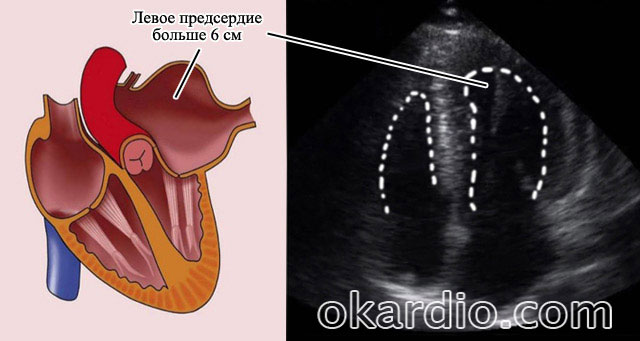 На УЗИ сердца видно, что размер левого предсердия больше 6 см
На УЗИ сердца видно, что размер левого предсердия больше 6 см
Почему так происходит? При растяжении этого отдела сердца в нем возникают некоторые необратимые изменения: фиброз, дегенерация миокардиальных волокон. Такой миокард (мышечный слой сердца) не только не способен удержать на секунды синусовый ритм, но и, как считают кардиологи, не должен это делать.
Прогноз
Если ФП диагностирована своевременно, и больной соблюдает все рекомендации врача, то шансы восстановить синусовый ритм высоки – более 95%. Речь идет о ситуациях, когда размеры левого предсердия не более 5,2 см, а у больного – впервые диагностированная аритмия или пароксизм фибрилляции предсердий.
Синусовый ритм, который удается восстановить после РЧА у пациентов с персистирующей формой, сохраняется в течение года в 50% случаев (из всех больных, которым была выполнена операция).
Если аритмия существует несколько лет, например, более 5 лет, а сердце имеет «большие» размеры, то рекомендации врачей − медикаментозное лечение, которое поможет работе такого сердца. Ритм восстановить не удастся.
Качество жизни пациентов с ФП можно улучшить, если следовать рекомендованному лечению.
Если причиной является алкоголь и курение, то бывает достаточно устранить эти факторы, чтобы ритм нормализовался.
Терапия фибрилляции предсердий зависит прежде всего от формы этого заболевания и требует от человека изменения образа жизни, диеты, приема определенных лекарственных средств, а в некоторых случаях проведения определенных процедур или даже хирургической операции.
Без сомнения, ФП это состояние, которое необходимо тщательно контролировать. К счастью, на сегодняшний день существует целый ряд способов, позволяющих управлять ФП, и для многих людей существуют лекарства и другие варианты лечения, которые могут помочь снизить риски, связанные с этим состоянием. Для понимания того, что представляет собой ФП (причины и симптомы заболевания), вы можете ознакомиться с этим материалом – Фибрилляция предсердий: причины, симптомы, лечение .
После того, как вы понимаете причины возникновения и симптомы фибрилляции предсердий, вы вероятно хотите знать, что можно сделать, чтобы исправить или по крайней мере контролировать ваше состояние. Ответ на этот вопрос, как правило, зависит от формы фибрилляции предсердий , и того, как это состояние влияет на вашу повседневную жизнь, и насколько сильно ФП увеличивает риск развития инсульта или других серьезных осложнений. Вероятнее всего, ваш врач будет настоятельно рекомендовать вам сделать некоторые изменения в образе жизни, и в зависимости от ситуации, он может также рекомендовать лекарства, медицинские процедуры или хирургию.
Изменения в образе жизни при фибрилляции предсердий
Помимо приема лекарственных средств, вы можете также предпринять ряд шагов, позволяющих контролировать ФП путем внесения изменений в ваш образ жизни. Эти изменения могут помочь вам улучшить здоровье вашего сердца.
- Употребляйте полезную пищу : Диета при фибрилляции предсердий направлена на улучшение здоровья вашего сердца. Ваш рацион питания должен изобиловать свежими фруктами, овощами и цельным зерном. Необходимо ограничить потребление соли (см. Вред соли) и твердых жиров.
- Приведите свою массу тела в норму : Люди с избыточным весом или страдающие ожирением подвержены повышенному риску развития многих заболеваний сердца. В этом вам также может помочь сбалансированный рацион питания, подробно о котором вы можете узнать здесь – Правильный рацион питания на каждый день .
- Будьте физически активными каждый день : Регулярные физические упражнения являются одним из ключевых изменений в образе жизни, которое улучшает здоровье сердца. Большинство врачей рекомендуют повысить физические нагрузки в повседневной жизни, например, подниматься на свой этаж по лестнице, а не на лифте; ходить на работу пешком, а не ездить на машине или в общественном транспорте (если работа находится в пределах 30-40 минут ходьбы); больше прогуливаться пешком и бегать. Обязательно проконсультируйтесь с вашим врачом, прежде чем приступать к осуществлению любых действий, направленных на самостоятельную терапию фибрилляции предсердий.
- Бросьте курить : Курение является одной из основных причин возникновения проблем со здоровьем сердца. Если вы не курите, не начинайте. Если вы курите, то сейчас самое время бросить курить.
- Поддерживайте кровяное давление и уровень холестерина в норме: Высокое кровяное давление и накопление холестерина являются молчаливой угрозой для сердца. Высокое кровяное давление (гипертония), высокий уровень «плохого» холестерина или низкий уровень «хорошего» холестерина может нанести большой урон вашему сердцу и кровеносным сосудам. Со временем эти состояния могут привести к инфаркту миокарда, инсульту, заболеваниям периферических артерий и другим типам сердечно-сосудистых заболеваний.
Снизить уровень плохого холестерина вам помогут эти продукты – 12 продуктов, снижающих холестерин естественно .
Повысить уровень хорошего холестерина вам помогут эти продукты – 15 Омега-3 продуктов, в которых нуждается ваш организм .
Узнать о повышенном кровяном давлении вы можете здесь – Гипертония: симптомы и осложнения .
- Сведите к минимуму употребление алкоголя и продуктов, содержащих кофеин (или полностью исключите их из рациона) : Избыточное потребление алкогольных напитков или кофеин содержащих продуктов может привести к проблемам сердца.
Лекарственные препараты для лечения фибрилляции предсердий
Лечение фибрилляции предсердий преследует две цели:
- профилактика инсульта
- контроль симптомов ФП
Для того, чтобы помочь предотвратить инсульт, врачи назначают разжижающие кровь препараты (антикоагулянты). Эти препараты помогают поддерживать нормальную вязкость крови, препятствуя возникновению замедления кровотока в области сердца - ушке левого предсердия (УЛП), так как это может произойти во время фибрилляции предсердий. Если кровоток замедляется, могут начать образовываться сгустки крови (тромбы), которые способны путешествуя по кровеносным сосудам достичь головного мозга. Тромб может блокировать приток крови, в результате чего может возникнуть инсульт.
Людям, страдающим фибрилляцией предсердий и высоким кровяным давлением (гипертонией), сахарным диабетом, сердечной недостаточностью или людям пожилого возраста, а также тем людям, у которых был инсульт, рекомендуется принимать разжижающие кровь препараты. Риск кровотечения при приеме антикоагулянтов ниже, чем риск возникновения инсульта без их приема.
К разжижающим кровь лекарствам, используемым для предотвращения образования кровяных сгустков (тромбов) относятся следующие препараты:
- Варфарин (Кумадин) : Является, пожалуй, самым известным из всех антикоагулянтов. Тем не менее, у него есть свои недостатки, в том числе риск сильного кровотечения. При приеме этого препарата необходимо делать регулярные анализы крови.
- Дабигатран (Прадакса) : Не требует анализов крови. Однако стоит учитывать тот факт, что дабигатран является препаратом более короткого действия.
- Ривароксабан (Ксарелто) : Принимается один раз в день и не требует регулярных анализов крови.
- Апиксабан (Эликвис) : Очень эффективное средство для снижения риска развития инсульта.
Фибрилляция предсердий приводит к аритмии и учащенному сердцебиению. Именно поэтому врачи часто назначают препараты, действие которых направлено на контроль скорости и нормализацию сердечного ритма. В некоторых случаях препарат используется для контроля и того, и другого.
- Бета-блокаторы : Являются классом препаратов, которые обычно используются для контроля частоты сердечных сокращений. Эти препараты блокируют некоторые эффекты адреналина, который способствует ускоренному сердцебиению. Метопролол является примером широко используемого бета-блокатора.
- Блокаторы кальциевых каналов : Являются другими часто используемыми препаратами для контроля частоты сердечных сокращений. В качестве примера можно привести препарат Дилтиазем, который относится к этому классу препаратов. Эти лекарственные средства влияют на каналы в клетках сердца, которые регулируют поток кальция в и из этих клеток. Блокирование транспорта кальция через эти каналы замедляет скорость работы сердца.
- Дигоксин : Является препаратом, который до сих пор используется для контролирования сердцебиения у людей с фибрилляцией предсердий.
- Амиодарон : Это лекарство назначается для восстановления нормального синусового ритма сердца. Или оно может быть использовано для нормализации сердцебиения после проведения процедуры, под названием электрическая кардиоверсия, которую используют для устранения симптомов персистирующей и постоянной фибрилляции предсердий.
- Соталол : Может быть использован для управления ритмом сердца.
- Пропафенон и Флекаинид : Упоминаются как класс IC препаратов. Препараты класса I осуществляют перенос натрия через клеточные мембраны в сердце. Эти препараты используются для контроля сердечного ритма у людей, у которых из проблем сердца наблюдается только фибрилляция предсердий. Людям с коронарной болезнью сердца, дисфункцией сердечной мышцы и ослабленной сердечной мышцей, как правило, не назначают эти препараты.
- Хинидин : Может использоваться для контроля сердечного ритма.
- Дронедарон : Является препаратом для контроля сердечного ритма.
Если ваш врач видит необходимость применения каких-либо из вышеперечисленных лекарственных средств, значит для вас будет составлен соответствующий план лечения и назначены необходимые препараты.
 Если корректировка вашей диеты не помогает при фибрилляции предсердий, в качестве основной терапии врач назначит необходимые лекарства
Если корректировка вашей диеты не помогает при фибрилляции предсердий, в качестве основной терапии врач назначит необходимые лекарства
Если лекарства не помогают контролировать фибрилляцию предсердий
Следование здоровому образу жизни и прием лекарственных средств работает в большинстве случаев фибрилляции предсердий. К сожалению, эта стратегия работает не для всех. Для некоторых людей изменения в образе жизни и лекарства устраняют симптомы фибрилляции предсердий лишь на непродолжительное время, а с течением времени эти методы могут и вовсе перестать оказывать хоть какой-то эффект. Несмотря на подобного рода проблемы, вам не стоит отчаиваться, так как ваш врач все-таки может вам помочь.
- Он может направить вас на программу сердечной реабилитации, которая помогает людям с проблемами сердца.
- Кроме того, он может постараться скорректировать прием ваших лекарственных средств таким образом, чтобы вам было легче принимать их.
Если выяснится, что ваша ФП плохо реагирует на изменения образа жизни и лекарства, не сдавайтесь. Команда врачей должна быть в состоянии разработать план лечения, который поможет вам контролировать сердечный ритм и уменьшить риск образования тромбов, возникновение инсульта и других осложнений.
Процедуры и хирургия при фибрилляции предсердий
На сегодняшний день существует целый ряд вариантов лечения фибрилляции предсердий посредством проведения специальных процедур и хирургических операций, направленных на восстановление нормального ритма сердца. К ним относятся следующие:
- Электрическая кардиоверсия : В то время как пациент находится под наркозом, врач путем нанесения на область сердца импульсного электрического разряда высокой энергии, восстанавливает нормальный сердечный ритм.
- Катетерная абляция : Если причиной фибрилляции предсердий является один или несколько очагов аритмии, которые вызывают трепет (фибрилляцию) в сердце, вы можете рассмотреть катетерную абляцию. В процессе этой процедуры, электрофизиолог направляет длинные, тонкие трубки (катетеры) через кровеносные сосуды к сердцу. После того, как катетер достиг очага аритмии, электрофизиолог разрушает его теплом или холодом. Эта процедура разрушает клетки, вызывающие неправильную деятельность сердца.
- : В некоторых случаях, особенно при синдроме слабости синусового узла (болезнь синусового узла или дисфункция синусового узла), врачи могут рекомендовать имплантацию кардиостимулятора, чтобы помочь поддерживать сердцебиение в нормальном ритме. Кардиостимулятор представляет собой небольшое электронное устройство, которое имплантируется в грудь хирургическим путем. Оно производит электрические импульсы, которые стимулируют биение сердца в нормальном темпе.
- Абляция атриовентрикулярного (АВ) узла : При абляции АВ узла, радиочастотная энергия подается на пути между верхними камерами сердца (предсердия) и нижними камерами сердца (желудочки). Энергия направляется на область, называемую предсердно-желудочковый узел, с целью разрушения небольшого количества ткани, которая приводит к нерегулярным импульсам к желудочкам, что и приводит к фибрилляции предсердий. Как правило, также имплантируется небольшой электрокардиостимулятор, помогающий сердцу поддерживать нормальный ритм.
- Хирургическая операция «лабиринт» : Если у вас запланирована операция на открытом сердце для лечения какого-либо заболевания сердца, например, неисправного клапана сердца или закупоренных артерий, хирург также может выполнить хирургическую процедуру под названием «лабиринт» для лечения ФП. Хирург сделает крошечные разрезы в верхних камерах сердца. Эти разрезы заживут, но на их местах останется рубцовая ткань. Почему вам необходима рубцовая ткань в вашем сердце? Потому что рубцовая ткань не проводит неорганизованные электрические импульсы. На самом деле, в результате этой хирургической операции происходит разрыв электрических импульсов, которые и приводят к возникновению симптомов фибрилляции предсердий.
 Имплантация кардиостимулятора позволяет контролировать сердечный ритм, препятствуя возникновению симптомов фибрилляции предсердий
Имплантация кардиостимулятора позволяет контролировать сердечный ритм, препятствуя возникновению симптомов фибрилляции предсердий
Процедуры для снижения риска инсульта
Некоторые люди страдают неподдающейся лечению фибрилляцией предсердий, симптомы которой достаточно трудно держать под контролем. В таких ситуациях врачи, как правило, сосредотачивают свое внимание на вариантах лечения, которые уменьшают риск развития инсульта.
Закрытие ушка левого предсердия представляет собой процедуру, которая герметизирует область сердца под названием ушко левого предсердия (УЛП). УЛП представляет собой небольшой мешочек, расположенный на верхней левой стороне сердца, в непосредственной близости от верхнего левого желудочка сердца. УЛП является областью сердца, где кровь в наибольшей степени скапливается во время эпизодов фибрилляции предсердий. Когда кровь собирается в УЛП, там могут начать образовываться сгустки крови, образуя тромбы.
Если хотя бы один тромб минует УЛП, поплывет с кровотоком по артериям и попадет в головной мозг – может произойти ишемический инсульт. Инсульт является чрезвычайной ситуацией, которая требует немедленной медицинской помощи, чтобы восстановить надлежащий приток крови к мозгу. В зависимости от того, насколько серьезен инсульт или насколько долго головной мозг не получает достаточного питания, это состояние может привести к инвалидности или даже смерти.
Целью закрытия УЛП является полная его герметизация, в результате которой кровь не сможет попасть в УЛП или высвободиться из этого мешочка. Существуют различные методы закрытия ушка левого предсердия, в том числе стягивание ушка левого предсердия с помощью инструмента «Лассо» или имплантация крошечного устройства (WATCHMAN или AMPLATZER Cardiac Plug). Обе эти процедуры считаются минимально инвазивными – это означает, что пациент не подвергается проведению хирургической операции на открытом сердце.
Что касается молодых людей, то появление данного заболевания в раннем возрасте достаточно редкое явление, за исключением пациентов с каким-либо основным заболеванием сердца. Тем не менее, точная причина фибрилляции предсердий на сегодняшний день не определена.
Причины возникновения фибрилляции предсердий
Существует несколько возможных основных причин, повышающих вероятность возникновения и развития фибрилляции предсердий. Сюда входят сердечно-сосудистые заболевания, бронхолёгочные инфекции, заболевания лёгких и прочие болезни, о которых вы узнаете ниже.
Заболевания сердца, как причина фибрилляции предсердий
Фибрилляция предсердий встречается с такими заболеваниями сердца, как:
- Гипертония – повышенное артериальное давление.
- Заболевание коронарной артерии – также известна как ишемическая болезнь сердца . Возникновение холестериновых бляшек внутри коронарных артерий. С помощью этих артерий происходит снабжение сердечной мышцы кровью, богатой кислородом.
- Врожденный порок сердца – дефекты в сердечной структуре присутствующие с рождения. Сюда относят дефекты внутренних сердечных стенок, клапанов и кровеносных сосудов. Врожденные пороки сердца изменяют нормальный ток крови через сердце.
- Пролапс митрального клапана – ненормальный ток крови, проходящий через митральный клапан из левого желудочка сердца в левое предсердие.
- Кардиомиопатия – это серьезное заболевание, при котором миокард воспаляется и не работает должным образом.
- Перикардит – воспаление перикарда - защитной оболочки, окружающей сердце.
- Операция на сердце – причиной фибрилляции предсердий могут стать операции на сердце. У достаточно большого процента больных, после операции развивается фибрилляция предсердий.
Иные заболевания способные стать причиной фибрилляции предсердий
Фибрилляция предсердий встречается также у людей со следующими заболеваниями:
- Гипертиреоз – гиперфункция щитовидной железы.
- Апноэ сна – это распространенное заболевание, при котором пациент имеет одну или несколько остановок дыхания или же поверхностное дыхание во время сна. Синдром обструктивного апноэ сна обычно вызывает высокое кровяное давление (гипертонию), что в значительной мере повышает риск возникновения проблем с сердцем и инсульта.
- Трепетание предсердий – это заболевание похоже на мерцательную аритмию, однако патологические сердечные ритмы предсердий менее хаотичны и более организованны, чем при фибрилляции предсердий. Трепетание предсердий может перерасти в фибрилляцию предсердий.
- Пневмония – воспаление лёгких.
- Эмфизема лёгких – патологическое расширение альвеол и невозможность их нормального сокращения, приводящее к нарушениям газообмена в лёгких.
- Бронхолегочные инфекции.
- Тромбоэмболия лёгочной артерии – закупорка ветвей лёгочной артерии и её самой тромбами.
- Отравление угарным газом.
Причиной фибрилляции предсердий может стать также:
- Злоупотребление алкоголем – регулярное, чрезмерное, длительное потребление спиртного значительно повышает риск развития фибрилляции предсердий. Исследование, проведенное учеными из Beth Israel Medical Center показало, что риск возникновения фибрилляции предсердий на 45 % выше среди пьющих людей в сравнении с трезвенниками.
- Курение – курение может стать причиной различных заболеваний сердца, в том числе фибрилляции предсердий.
- Чрезмерное потребление кофеина – причиной фибрилляции предсердий может стать чрезмерное употребление кофе , энергетических напитков или колы.
Симптомы фибрилляции предсердий
Одними из симптомов фибрилляции предсердий являются одышка и боль в груди.
При фибрилляции предсердий сердце бьётся не эффективно. Оно не способно перекачивать достаточный объём крови, необходимый вашим органам. Иногда люди с фибрилляцией предсердий не испытывают никаких проявлений болезни и могут не догадываться о своём состоянии до момента физического обследования.
Люди, у которых выражены симптомы фибрилляции предсердий могут испытывать ниже приведённые проявления заболевания:
- Нестабильное и неравномерное сердцебиение
- Слабость
- Снижение физической активности
- Усталость
- Головокружение
- Предобморочное состояние
- Путаница
- Обморок
- Одышка и затруднённое дыхание
- Боль в груди
Симптомы фибрилляции предсердий бывают трёх типов:
- Случаются время от времени. Эта форма фибрилляции предсердий называется пароксизмальной. Симптомы, как правило, возникают иногда и длятся от нескольких минут до часа, после чего самостоятельно проходят. Подробно об этой форме ФП вы можете узнать на этой странице - Пароксизмальная фибрилляция предсердий: симптомы, лечение, осложнения .
- Стойкие. При этом типе фибрилляции предсердий ваш сердечный ритм не сможет нормализоваться уже сам по себе. Если у вас постоянная фибрилляция предсердий, вам необходимо начать лечение, например, электрическим током или лекарственными средствами для того, чтобы восстановить сердечный ритм.
- Постоянные. При этом типе фибрилляции предсердий нарушения сердечного ритма невозможно восстановить. Симптомы фибрилляции предсердий будут проявляться постоянно и потребуется частый приём препаратов, контролирующих частоту сокращений сердца. Большинство людей с постоянной фибрилляцией предсердий нуждаются в лекарственных средствах, разжижающих кровь для предотвращения образования тромбов.
Нужно ли обращаться к врачу
Если у вас присутствуют любые из вышеперечисленных симптомов фибрилляции предсердий, вам необходимо обязательно посетить вашего врача. Он может направить вас на электрокардиограмму для точного установления диагноза, т.к. наличие этих проявлений может быть признаком иного заболевания, связанного с нарушением сердечного ритма (аритмией).
При наличии болей в груди, немедленно обратиться за неотложной медицинской помощью. Боль в груди может быть признаком сердечного приступа.
Лечение фибрилляции предсердий
 Электрическая кардиоверсия является одним из методов лечения фибрилляции предсердий.
Электрическая кардиоверсия является одним из методов лечения фибрилляции предсердий.
Как лечат фибрилляцию предсердий? Лечение фибрилляции предсердий (ФП) зависит от того, как часто у вас проявляются симптомы, насколько серьезными они являются, и есть ли у вас уже болезни сердца. Существует несколько типов лечения фибрилляции предсердий: медикаментозное лечение, лечение с использованием специальных медицинских процедур и изменение образа жизни.
Цели лечения фибрилляции предсердий:
- Предотвращение образования тромбов. Тем самым снижается риск возникновения инсульта.
- Управление частотой сокращений желудочков сердца. Управление скоростью сокращения желудочков важно, поскольку это даёт желудочкам достаточно времени, чтобы полностью заполниться кровь. Неестественный сердечный ритм в этом случае сохраняется, но вы чувствуете себя лучше и заболевание в меньшей мере проявляет себя.
- Восстановление нормального сердечного ритма. Управление ритмом сердца позволяет предсердиям и желудочкам работать вместе. Это позволяет эффективно перекачивать кровь через всё тело.
- Лечение любого основного заболевания. Производится лечение любых заболеваний, которые вызывают или повышают риск возникновения фибрилляции предсердий. Как пример можно привести гипертиреоз (чрезмерная выработка гормона щитовидной железой).
Кому показано лечение фибрилляции предсердий
Если у человека помимо ФП никаких других заболеваний сердца не выявлено, ему, как правило, не назначается никакого лечения. Неестественный сердечный ритм при фибрилляции предсердий может нормализоваться сам по себе даже у людей с явными проявлениями этой болезни. Если же у человека впервые выявили ФП, лечащий врач может назначить электрические процедуры или лекарства для нормализации сердечного ритма.
Повторное возникновение симптомов фибрилляции предсердий, как правило, вызывает изменения в электрофизиологической системе сердца. Это приводит к постоянным и стойким проявлениям ФП. Большинство людей, испытывающих постоянные и стойкие симптомы фибрилляция предсердий нуждаются в лечении, обеспечивающем контроль частоты сердечных сокращений и предотвращение осложнений болезни.
Типы лечения фибрилляции предсердий
Рассмотрим подробно каждый из типов лечения.
Профилактика образования тромбов
Люди, страдающие ФП подвержены повышенному риску возникновения инсульта. Тромбы образуются, как правило, в ушке левого предсердия в следствие замедления кровотока и нарушения сокращения в том месте. В случае обрыва тромба и его перемещения в головной мозг, происходит инсульт. Предотвращение образования тромбов, вероятно, наиболее важная часть лечения фибрилляции предсердий. Многочисленные научные исследования показали преимущества данного типа лечения, и он по праву считается лучшим.
Для предотвращения образования тромбов врачи назначают разжижающие кровь лекарства, такие как Варфарин, Дабигатран, Гепарин и Аспирин. Людям, принимающим разжижающие кровь препараты необходимо регулярно сдавать анализ крови, для проверки того, насколько хорошо лекарства работают.
Управление частотой сокращений желудочков сердца
Для замедления скорости работы желудочков сердца также прописываются определённые лекарственные средства. С их помощью можно привести в норму частоту сердечных сокращений. Данный тип лечения показан большей части людей страдающих фибрилляцией предсердий. В особенности тогда, когда сердечный ритм длительное время отклонён от нормы и сердце не работает так, как должно. Используя этот тип лечения, большинство пациентов чувствуют себя значительно лучше и могут нормально жить и работать.
Лекарственные средства, применяемые для контроля частоты сердечных сокращений включают бета-блокаторы (Эсмолол, Пропранолол, Метопролол и Атенолол), блокаторы кальциевых каналов (Дилтиазем и Верапамил), и наперстянка (Дигоксин). Есть также и другие препараты. Возможно ваш лечащий врач порекомендует нечто иное.
Восстановление нормального сердечного ритма
Восстановление и поддержание нормального сердечного ритма рекомендуется людям, на которых не очень хорошо воздействует предыдущий тип лечения фибрилляции предсердий. Приведение сердечного ритма в норму может назначаться также людям у которых диагностировали ФП совсем недавно. Долгосрочная эффективность данного типа лечения пока не доказана научно.
Для контроля ритма сердца используется применение лекарственных средств либо специальные процедуры. Зачастую пациенты начинают использовать этот тип лечения непосредственно в больнице, под пристальным наблюдением врачей.
Чем дольше вы болеете ФП, тем меньше шансов на приведение сердечного ритма в норму. Это особенно относится к людям, страдающим фибрилляцией предсердий в течение 6 месяцев или более. Восстановление нормального ритма также становится маловероятным, если предсердия увеличены или если происходит ухудшение основного заболевания сердца. В этих случаях, вероятность того, что ФП повторится, высока, даже если вы принимаете лекарства для нормализации сердечного ритма.
Медикаменты
Для контроля сердечного ритма используют следующие лекарственные средства: Амиодарон, Соталол, Флекаинид, Пропафенон, Дофетилид и Ибутилид. Иногда используют устаревшие препараты: Хинидин, Прокаинамид и Дизопирамид.
Прописывая какое-либо средство, ваш лечащий врач должен правильно выбрать тип лекарства и рассчитать дозировку. Это должно быть сделано им с особой тщательностью, потому, как препараты, применяемые при ФП могут стать причиной различных видов аритмии. Эти лекарства вызывают всевозможные нарушения у людей, страдающих сердечными заболеваниями и болезнями других органов. В особенности это касается пациентов, имеющих синдром Вольфа-Паркинсона-Уайта.
Ваш лечащий врач может начать лечение с небольших дозировок лекарств, постепенно увеличивая дозировку до появления результата. Препараты для восстановления нормального сердечного ритма существуют также в виде инъекций и могут регулярно делаться вашим врачом в больнице. Или же вы можете регулярно принимать лекарства в виде таблеток для контроля ФП или предотвращения проявлений недуга.
Процедуры
Для восстановления нормального ритма сердца врачи также используют некоторые процедуры. К примеру, они могут использовать электрическую кардиоверсию для лечения быстрого или нерегулярного сердцебиения. Эта процедура производится с помощью низкоэнергетического импульса, направленного на ваше сердце для нормализации сердцебиения. Электрическая кардиоверсия проводится под кратковременным наркозом, следовательно, пациент ничего не чувствует.
Электрическая кардиоверсия – это не то же самое, что и дефибриллятор, который так часто показывают в фильмах. Данная процедура планируется заранее и делается в тщательно контролируемых условиях.
Прежде, чем делать электрическую кардиоверсию, ваш врач может порекомендовать сделать чреспищеводную эхокардиографию. Этот тест может исключить наличие тромбов в предсердии. Если тромбы присутствуют, то возможно, потребуется принять препараты, разжижающие кровь перед процедурой, т.к. они могут помочь избавиться от этих сгустков.
В случаях, если лекарства или электрическая кардиоверсия не помогают, может быть назначена катетерная абляция. Эта процедура также направлена на восстановление нормального ритма сердца. Тончайший провод вводится в сердце через вену в ноге. Катетерная абляция направлена на разрушение аномальных тканей присутствующих в сердце с помощью энергии радиоволн, направленных через провод. Это даёт возможность восстановить нормальное течение электрических сигналов сердца. Эта процедура выполняется в больнице электрофизиологом. До проведения абляции ваш врач может порекомендовать сделать чреспищеводную эхокардиографию для проверки наличия или отсутствия тромбов в предсердии.
Иногда врачи используют катетерную абляцию для устранения желудочкового узла. Эта процедура требует хирургического имплантирования устройства, под названием кардиостимулятор. Данное устройство предназначено для поддержания нормального сердечного ритма. Исследования о пользе абляции в лечении ФП продолжаются до сих пор.
Существует ещё одна процедура, направленная на восстановление нормального сердечного ритма. Называется эта операция – «Лабиринт». Проделывая эту операцию, хирург делает небольшие надрезы или ожоги предсердий. Эти ожоги или порезы предотвращают распространение неорганизованных электрических сигналов.
Эта процедура требует операции на открытом сердце, поэтому обычно она проделывается тогда, когда человеку необходима операция на сердце по другим более весомым причинам, например, для лечения клапанов сердца.
Подходы к лечению основных причин и снижение факторов риска
Лечение фибрилляции предсердий предусматривает также устранение первопричины этого заболевания. При выявлении причины ФП ваш врач может порекомендовать вам соответствующее лечение. Например, он может назначить лекарственные средства для лечения повышенной активности щитовидной железы, снизить высокое кровяное давление или высокий уровень холестерина в крови.
Ваш врач также может рекомендовать вам изменить ваш привычный образ жизни: придерживаться здорового питания, уменьшить потребление соли (для более эффективного снижения повышенного давления), отказаться от курения и делать всё для того, чтобы уменьшить стресс .
Лечение фибрилляции предсердий также предусматривает отказ от алкоголя, кофеина или других стимуляторов, которые могут привести к увеличению частоты сердечных сокращений.
Часто употребляемый синоним фибрилляции предсердий в медицине – мерцательная аритмия. Для начала пациенту следует понимать, что такое фибрилляция – так называют частые и неритмичные сокращения сердечной мышцы, когда количество сокращений составляет от 350 и более в минуту.
Мерцательная аритмия
Механизм развития
В сердце есть водители ритма, которые генерируют электрические импульсы и обеспечивают регулярность и правильность сокращения сердца и его отделов. Для предсердий водитель ритма – синусовый узел, который обеспечивает постоянный ритм сердца с частотой сердечных сокращений 60-80 в минуту.
В основе патогенеза фибрилляции лежит механизм «re-entry», который заключается в многократном прохождении электрического импульса через структуры предсердия вследствие наличия структурно измененного очага в миокарде, таким образом нарушается нормальное проведение импульса в нижележащие структуры.
Вследствие хаотичного сокращения мышечных волокон не происходит полноценного сокращения предсердий, работа сердца становится неэффективной, возникает несоответствие между потребностью в кислороде и его притоком как по малому, так и по большому кругам кровообращения.
 Re-entry
Re-entry Классификация
Фибрилляция предсердий по форме может быть постоянная и непостоянная. Согласно международной классификации болезней десятого пересмотра принято разделять на следующие формы по продолжительности заболевания:
- Впервые выявленную фибрилляцию – эпизод мерцательной аритмии возник у пациента впервые.
- Пароксизмальную – приступы фибрилляции либо исчезают самостоятельно в течение одной недели, либо в течение нескольких дней, но купируются медикаментозно или посредством электрической кардиоверсии.
- Персистирующую – продолжительность заболевании составляет более семи суток, синусовый ритм самопроизвольно не нормализуется, но лекрства или электрическая кардиоверсия эффективны.
- Длительно персистирующую – заболевание продолжается более года, синусовый ритм успешно поддается лечению с помощью лекарственных препаратов.
- Хроническую или постоянную форму фибрилляции предсердий – приступы фибрилляции становятся постоянными и практически не поддаются лечению, целью медикаментозной терапии становится поддержание качества жизни пациента.
Важно! Постоянная форма фибрилляции предсердий – наиболее тяжелая, сопровождается выраженной клинической картиной, снижающей качество жизни пациента, и тяжело поддается лечению. Риск развития заболевания растет пропорционально возрасту, например: для возрастной группы 60 лет составляет 1%, а для 80 лет – уже 6%, однако все чаще фибрилляцию предсердий диагностируют в молодом возрасте.
По частоте сердечных сокращений во время приступа фибрилляции предсердий существуют формы:
- Брадисистолическая – когда частота сердечных сокращений (ЧСС) менее шестидесяти в минуту;
- Нормосистолическая – когда ЧСС варьируется от шестидесяти до девяноста в минуту;
- Тахисистолическая – когда ЧСС более девяноста в минуту.
Причины
Причины, лежащие в основе фибрилляции предсердий, могут иметь сердечное и несердечное происхождение. К сердечным причинам возникновения фибрилляции относят:
- Ишемическую болезнь сердца.
- Артериальную гипертензию.
- Хроническую сердечную недостаточность.
- Миокардиты различной этиологии.
- Фиброзные изменения в миокарде.
- Клапанные пороки, возникшие вследствие ревматической болезни.
- Нарушения в проводящей системе сердца, что приводит к патологии возбудимости.
К несердечным причинам, лежащим в основе патогенеза фибрилляции, относят:
- Передозировку некоторыми группами сердечных препаратов.
- Хронические зависимости: наркотическая, алкогольная.
- Хронический стресс, физическое и эмоциональное переутомление.
- Генетическая обусловленность.
- Нарушение гомеостаза показателей крови, например: гипокалиемия, гипогемоглобинемия и другие.
- Хронические почечные заболевания.
- Эндокринные заболевания (патология щитовидной железы).
Важно! Для пациентов до 30-40 лет частыми причинами возникновения фибрилляции становятся несердечные: вредные привычки, хронический стресс и другие, а для пациентов старшего возраста весомый вклад в развитие заболевания вносят сердечные причины: наличие артериальной гипертензии, различные сердечные патологии в анамнезе.
Факторы риска
Риск развития фибрилляции предсердий повышается для следующих групп людей:
- Люди в возрасте от 40-60 лет, так как со временем в сердце наблюдаются изменения структуры, возникает различная сердечнососудистая патология.
- Пациенты с хроническими заболеваниями сердечно-сосудистой системы, люди, перенесшие открытые операции на сердце.
- Пациенты с другими хроническими заболеваниями.
- Люди с вредными привычками, в особенности алкогольной и наркотической зависимостью.
Симптомы
Клинически заболевание проявляется в семидесяти процентах случаев, у остальных тридцати фибрилляция может протекать бессимптомно и не вызвать у пациентов дискомфорта.
Симптомы непостоянных форм фибрилляции предсердий, как у других форм аритмии:
- Периодически возникающие перебои в работе сердца.
- Неприятные ощущения за грудиной, усиленное «чувство сердцебиения».
- Слабость и повышенная утомляемость.
- Могут иногда возникать нарушения сознания от простого дискомфорта и чувства оглушенности до обмороков.
 Симптомы
Симптомы По мере прогрессирования заболевания симптоматика нарастает, приступы аритмии учащаются, перестают исчезать самостоятельно и хуже поддаются терапии. Симптомы, которые наблюдаются у пациентов с постоянной формой фибрилляции предсердий, обусловлены необратимыми изменениями сердечной мышцы, увеличением размеров сердца и возникновением хронической сердечной недостаточности. К признакам аритмии присоединяются:
- Боль за грудиной как при стенокардии.
- Одышка, кашель, удушье, возникающие при физической нагрузке как следствие застоя по малому кругу кровообращения.
- Периодическая потеря сознания.
Специфичным признаком мерцательной аритмии является дефицит пульса, то есть несоответствие между частотой сердечных сокращений и частотой пульсации периферических артерий – она меньше.
Диагностика
Диагностирование фибрилляции складывается из общего осмотра, сбора анамнеза, инструментальных и лабораторных методов исследования.
При осмотре врач обращает внимание на изменение границ сердца, изменение тонов сердца при аускультации, появление патологических шумов, постоянный или непостоянный ритм сердца, показатели артериального давления и пульса. При проведении опроса особое внимание уделяется наличию хронических заболеваний у родственников пациента, наличию сопутствующей патологии у самого пациента, перенесенные инфекции, в особенности вызванные бета-гемолитическим стрептококком группы А, наличие вредных привычек.
К методам инструментального исследования относят:
- ЭКГ – на электрокардиограмме отсутствует постоянный ритм сокращения предсердий, отмечаются специфические признаки: нерегулярные R-R интервалы, отсутствие P зубцов, наличие f волн, которые видит врач-кардиолог.
- Холтеровское мониторирование – позволяет дать полноценную картину работы сердца, выявить непостоянную форму фибрилляции предсердий и провести дифференциальную диагностику с экстрасистолией.
- Чрезпищеводную стимуляцию.
- Внутрисердечное ЭФИ.
- Эхо-КГ – позволяет визуально оценить состояние стенок сердечных камер, наличие гипертрофии и показатели сердечного выброса.
 ЭКГ признаки фибрилляции предсердий
ЭКГ признаки фибрилляции предсердий К методам лабораторной диагностики относят:
- Общий анализ крови.
- Биохимический анализ крови.
- Общий анализ мочи и другие анализы по необходимости.
Дифференциальная диагностика проводится с другими похожими по клинической картине заболеваниями, например: с различными формами тахикардии, экстрасистолией, вегето-сосудистой дистонией, гипертоническими кризами.
Лечение
Цель лечения и врачебная тактика зависят от формы фибрилляции предсердий, однако общей для всех форм целью является восстановление синусового ритма. В качестве противопоказаний к этому могут выступать:
- Внутрисердечные тромбы.
- Синдром слабости СУ.
- Брадисистолическая форма фибрилляции предсердий.
- Острый период ревматического заболевания.
- Хроническая сердечная недостаточность III.
- Гипертоническая болезнь III.
- Тиреотоксикоз.
- Возраст > 65 лет при наличии порока сердца, > 75 лет при наличии ишемической болезни сердца.
В случае необходимости лечения впервые возникшей фибрилляции или легкой пароксизмальной формы целью лечения является восстановление постоянного синусового ритма с помощью таких антиаритмических препаратов как Амиодарон, Хинидин или Пропафенон и профилактика тромбообразования с помощью Гепарина 5000 ЕД (при длительности заболевания от 48 часов предварительно используется Варфарин). Возможно внутривенное введение Прокаинамида. Эффективность лечения контролируется посредством ЭКГ и чрезпищеводной стимуляции.
Важно! Приступ фибрилляции предсердий длительностью более 48 часов опасен образованием внутрисердечных тромбов и требует скорейшего лечения.
В случае персистирующей формы фибрилляции предсердий по показаниям рекомендуется проведение медикаментозной кардиоверсии Нибетаном или Пропафеноном либо электрической кардиоверсии с предварительным введением раствора Атропина сульфата 0,1% – 1 мл.
Электрическая кардиоверсия высокоэффективна у пациентов с брадисистолической формой фибрилляции.
Постоянная форма фибрилляции предсердий требует пожизненного назначения антиаритмических лекарственных препаратов. Для контроля частоты сердечных сокращений пациенту назначают следующие группы препаратов:
- Антиаритмические – Дигоксин, Дилтиазем.
- Адреноблокаторы – Атенолол, Эгилок, Конкор.
- Антагонисты кальция – Верапамил, Дилтиазем.
 Дигоксин
Дигоксин С целью профилактики внутрисердечного тромбообрзования и последующих осложнений назначают Варфарин под контролем МНО (показатель свертывающей системы крови).
 Варфарин
Варфарин Параллельно проводится лечение хронического заболевания, которое явилось базой для возникновения мерцательной аритмии.
Возможно немедикаментозное лечение фибрилляции предсердий с помощью проведения радиочастотной изоляции легочных вен или радиочастотной аблации (прижигание) атриовентрикулярного узла с имплантацией кардиостимулятора.
Профилактика
Профилактические меры принято делить на первичные, целью которых является недопущение факторов риска заболевания, и вторичные, цель которых – недопущение осложнений при уже имеющемся заболевании.
Первичная профилактика заключается в ведении здорового образа жизни, своевременном обращении к врачу в случае беспокоящих пациента симптомов, отказе от вредных привычек и контроле показателей артериального давления при гипертонической болезни и контроле других хронических болезней.
Вторичная профилактика – регулярный прием антиаритмических средств, контроль частоты сердечных сокращений и профилактика тромбообразования.
Осложнения
Мерцательная аритмия или фибрилляции предсердий не угрожает жизни больного, в отличие от фибрилляции желудочков, однако может приводить к серьезным осложнениям.
Самое частое и тяжелое осложнение – нарушение кровообращения вследствие тромбоэмболии сосудов. В большинстве случаев у пациентов развивается острое нарушение мозгового кровообращения по ишемическому типу (ишемический инсульт). Риск его развития составляет 1.5% для пациентов от 60 лет, и 23% для пациентов от 80 лет.
